
- Τι είναι;
- Σε ποιες κατηγορίες χωρίζονται;
- Πως προκαλούνται;
- Τι συμπτώματα μπορούν να σας προκαλέσουν;
- Πώς μπορούν τα ινομυώματα να επηρεάσουν μια εγκυμοσύνη;
- Μπορεί τα ινομυώματα να εξαλλαχτούν σε κακοήθεις όγκους;
- Πως γίνεται η διάγνωση των ινομυωμάτων;
- Πότε χρειάζονται θεραπεία;
- Ποιες είναι οι μέθοδοι αντιμετώπισης;
Τι είναι τα ινομυώματα;
Τα ινομυώματα είναι καλοήθεις όγκοι που αναπτύσσονται στο μυϊκό ιστό της μήτρας. Το μέγεθος, το σχήμα, καθώς και η τοποθεσία των ινομυωμάτων ποικίλλουν. Μία γυναίκα είναι πιθανό να εμφανίσει ένα ή και περισσότερα ινομυώματα, τα οποία μπορεί να αναπτυχθούν και να μεγαλώσουν σταδιακά ή και σε σύντομο χρονικό διάστημα.
Τα ινομυώματα ή λειομυώματα είναι καλοήθεις όγκοι της μήτρας. Προέρχονται από κύτταρα του μυομητρίου και κατά την ανάπτυξή τους απωθούν τους περιβάλλοντες ιστούς.
Πρόκειται για τη συχνότερη νεοπλασία του γυναικείου αναπαραγωγικού συστήματος με συχνότητα εμφάνισης 70-80% μέχρι την ηλικία των 50.
Η πλειοψηφία των ινομυωμάτων δεν προκαλεί συμπτώματα στις γυναίκες. Τα προβλήματα αρχίζουν όταν το ινομύωμα υπερβεί κάποιο μέγεθος ή η θέση του διαταράσσει τη λειτουργικότητα της μήτρας. Το γεγονός ότι η πιθανότητα εμφάνισης ινομυωμάτων είναι μεγαλύτερη κατά την αναπαραγωγική ηλικία, προκαλεί ορισμένες φορές προβλήματα στον οικογενειακό προγραμματισμό.
Η μέχρι πρότινος αντιμετώπισή τους ήταν κατά κανόνα η αφαίρεσή τους ή ακόμα και η υστερεκτομή. Πλέον γνωρίζουμε ότι δεν είναι απαραίτητη η ινομυωματεκτομή εφόσον δεν προκαλούν συμπτώματα και δεν επηρεάζεται η γονιμότητα της γυναίκας. Επιπλέον, χάρη στην εξέλιξη της ενδοσκοπικής χειρουργικής, υπάρχουν λιγότερο επεμβατικές επιλογές.
Στα παρακάτω σχήματα φαίνονται τα εσωτερικά γεννητικά όργανα της γυναίκας και τα σημεία όπου αναπτύσσονται ινομυώματα πάνω στη μήτρα.
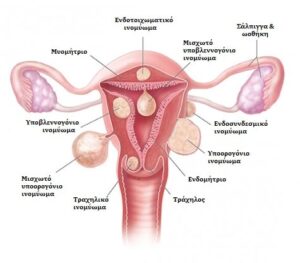
Σε ποια είδη χωρίζονται τα ινομυώματα;
Τα ινομυώματα ποικίλλουν ως προς το μέγεθος (μπορούν να είναι από μερικά χιλιοστά ως και εκατοστά), ως προς τον αριθμό τους (μονήρη ή πολλαπλά) και ως προς την ανατομική τους θέση στη μήτρα, βάσει της οποίας χωρίζονται και στις εξής κατηγορίες (βλ. σχήμα στο τέλος του κειμένου):
Υποβλεννογόνια
Πρόκειται για αυτά που αναπτύσσονται ακριβώς κάτω από τον βλεννογόνο της μήτρας και μεγαλώνοντας προβάλουν μέσα στην ενδομητρική κοιλότητα. Είναι αυτά που συνήθως προκαλούν αιμορραγίες, ιδίως εάν το μέγεθός τους υπερβαίνει τα 2 εκατοστά. Επίσης, ευθύνονται για προβλήματα στη σύλληψη, αλλά και κατά τη διάρκεια της κύησης (βλ. παρακάτω). Τα περισσότερα από αυτά αφαιρούνται με το χειρουργικό υστεροσκόπιο, υπό την προϋπόθεση ότι πάνω από το 50% του ινομυώματος προβάλει στην ενδομητρική κοιλότητα.
Ενδοτοιχωματικά
Αναπτύσσονται μέσα στο τοίχωμα της μήτρας. Μεγαλώνοντας παραμορφώνουν, αρχικά, το τοίχωμα (συνήθως όταν ξεπερνούν τα 5 εκατοστά) και μετά ολόκληρη τη μήτρα (ιδίως αν υπερβούν τα 7-8 εκατοστά). Είναι η πιο συνηθισμένη κατηγορία και μπορούν να προκαλέσουν αιμορραγίες, αλλά και προβλήματα γονιμότητας. Σε ορισμένες περιπτώσεις, ιδίως αν το μέγεθός τους ξεπεράσει τα 10 εκατοστά, προκαλούν πιεστικά φαινόμενα στην ουροδόχο κύστη και τους ουρητήρες, οδηγώντας σε συχνοουρία ή δυσκολία ούρησης, ακόμα και υδροουρητήρα ή υδρονέφρωση, αλλά και στο ορθό, οδηγώντας σε δυσκοιλιότητα ή τεινεσμό.
Υποορογόνια
Αναπτύσσονται προς τον ορογόνο, την εξωτερική δηλαδή επιφάνεια της μήτρας. Συνήθως δεν προκαλούν προβλήματα, εκτός και αν αποκτήσουν μεγάλο μέγεθος, πιέζοντας παρακείμενα όργανα.
Τραχηλικά
Βρίσκονται στον τράχηλο της μήτρας και είναι σπάνια.
Έμμισχα
Μια υποκατηγορία των υποορογονίων και σπανίως των υποβλεννογόνιων ινομυωμάτων αποτελούν τα έμμισχα ινομυώματα, τα οποία μεγαλώνοντας ξεχωρίζουν από το τοίχωμα της μήτρας και συνδέονται με αυτό μέσω του μίσχου. Καθώς το ινομύωμα αναπτύσσεται, είναι πιθανό να συστραφεί ο μίσχος και να στραγγαλιστούν τα αγγεία που το τροφοδοτούν. Κατά συνέπεια, το ινομύωμα εκφυλίζεται και νεκρώνεται, προκαλώντας έντονο πόνο.
Πως προκαλούνται τα ινομυώματα;
Τα ινομυώματα είναι πιο συχνά σε γυναίκες ηλικίας 30-40 ετών. Μέσα σε αυτή τη δεκαετία εκτιμάται ότι το 20-40% των γυναικών θα εμφανίσουν ινομυώματα.
Η ακριβής αιτία της εμφάνισης των ινομυωμάτων παραμένει άγνωστη. Έχουν, ωστόσο, εντοπιστεί προδιαθεσικοί παράγοντες, με κυριότερους τους εξής:
- Την εθνικότητα. Η συχνότητα εμφάνισης ινομυωμάτων είναι σημαντικά μεγαλύτερη στις γυναίκες της μαύρης φυλής.
- Την ηλικία. Ινομυώματα δεν απαντώνται πριν την εφηβεία.
- Τη γενετική προδιάθεση. Γυναίκες με 1ου βαθμού συγγενείς με ινομυώματα διατρέχουν μεγαλύτερο κίνδυνο να εμφανίσουν και οι ίδιες.
- Την ορμονική κατάσταση της γυναίκας. Η πρώιμη εμμηναρχή αυξάνει τον κίνδυνο εμφάνισης ινομυωμάτων, ενώ η καθυστερημένη φαίνεται να δρα προστατευτικά. Επιπλέον, κατά τη διάρκεια της κύησης, όπου η παραγωγή οιστρογόνων αυξάνεται, σε κάποιες γυναίκες παρατηρείται αύξηση του μεγέθους των ινομυωμάτων στη διάρκεια του 1ου τριμήνου. Αντίστοιχα, μετά την εμμηνόπαυση όπου τα επίπεδα οιστρογόνων μειώνονται, τα ινομυώματα υποστρέφουν. Σε γυναίκες που λαμβάνουν ορμονική υποκατάσταση συνήθως αυξάνονται σε μέγεθος. Παρόλα αυτά, οι γυναίκες με ινομυώματα δε φαίνεται να έχουν υψηλότερα επίπεδα οιστρογόνων στο αίμα. Συμπερασματικά, τα οιστρογόνα φαίνεται να προάγουν την ανάπτυξη των ινομυωμάτων, όχι όμως και να ευθύνονται για την εμφάνισή τους.
- Το σωματικό βάρος. Ο υψηλός δείκτης μάζας σώματος (ΒΜΙ), καθώς και η κατανάλωση μεγάλης ποσότητας κόκκινου κρέατος φαίνεται να συμβάλουν στην ανάπτυξη ινομυωμάτων.
Προστατευτικούς παράγοντες αποτελούν η πολυτοκία, ο θηλασμός, η μεγάλη κατανάλωση φρούτων και λαχανικών κ.α.
Τι συμπτώματα παρουσιάζει μια γυναίκα με ινομυώματα;
Στην πλειοψηφία τους τα ινομυώματα είναι μικρά σε μέγεθος και ασυμπτωματικά. Η συμπτωματολογία που προκαλούν σχετίζεται με το μέγεθος, τον αριθμό, αλλά και τη θέση τους.
Τα συνήθη συμπτώματα και κλινικά σημεία είναι τα εξής:
- Μηνορραγία ή και μητρορραγία. Πρόκειται για το πιο συνηθισμένο σύμπτωμα, με χαρακτηριστική την αυξημένη διάρκεια και ροή της περιόδου. Προκαλείται συνήθως από τα υποβλεννογόνια ινομυώματα και ορισμένες φορές από τα ενδοτοιχωματικά.
- Πόνος και αίσθημα βάρους στην πύελο, δυσπαρεύνεια και δυσμηνόρροια. Περιστασιακά, ένα μισχωτό ινομύωμα μπορεί να συστραφεί και να προκαλέσει οξύ άλγος.
- Συμπτώματα από το ουροποιητικό ή το γαστρεντερικό σύστημα λόγω πιεστικών φαινομένων στην περίπτωση αρκετά μεγάλων ενδοτοιχωματικών και υποορογονίων ινομυωμάτων, όπως συχνοουρία, δυσκολία στην ούρηση, δυσκοιλιότητα ή τεινεσμός.
- Προβλήματα γονιμότητας και μαιευτικές επιπλοκές.
Πώς μπορούν τα ινομυώματα να επηρεάσουν μια εγκυμοσύνη;
Τα ινομυώματα συνήθως δεν προκαλούν προβλήματα στη σύλληψη ή στην εγκυμοσύνη, με την εξαίρεση των υποβλεννογόνιων ή μεγάλων ενδοτοιχωματικών που προβάλουν στην ενδομητρική κοιλότητα. Η δυσκολία στη σύλληψη έγκειται στην παραμόρφωση της ενδομητρικής κοιλότητας, τον περιορισμό της αιμάτωσης του ενδομητρίου ή και στην πίεση των σαλπίγγων. Εκτός από το υπερηχογράφημα, η υστεροσαλπιγγογραφία, η υστεροσκόπηση και η λαπαροσκόπηση μας βοηθούν να αποφασίσουμε εάν τα ινομυώματα ευθύνονται για προβλήματα στειρότητας και αν πρέπει να αφαιρεθούν.
Κατά τη διάρκεια της κύησης, ιδίως στο 1ο τρίμηνο, ορισμένα ινομυώματα αναπτύσσονται λόγω του κατάλληλου ορμονικού υπόβαθρου και της υψηλής αιμάτωσης της μήτρας. Τα πιθανά επακόλουθα αυτής της ανάπτυξης είναι ανωμαλίες στην ανάπτυξη του εμβρύου, παλινδρόμηση του εμβρύου, πρόωρος τοκετός, ανώμαλη προβολή και ανάγκη για καισαρική τομή.
Εάν τα ινομυώματα στερηθούν την αναγκαία παροχή αίματος κατά τη διάρκεια της εγκυμοσύνης καταλήγουν σε ‘ερυθρά ή άσηπτη εκφύλιση’ που προκαλεί πυελικό άλγος στη γυναίκα και απαιτεί ανάπαυση και λήψη αναλγητικών.
Μπορεί τα ινομυώματα να εξαλλαχτούν σε κακοήθεις όγκους;
Ο κανόνας είναι ότι τα καλοήθη ινομυώματα δεν εξαλλάσσονται σε κακοήθεια.
Τα λειομυοσαρκώματα είναι κακοήθεις όγκοι της μήτρας και μοιάζουν με ινομυώματα. Είναι σπάνιοι όγκοι της μήτρας και αναπτύσσονται με γρήγορο ρυθμό. Εάν ο γιατρός υποψιαστεί ότι υπάρχει έστω και μικρός κίνδυνος για σάρκωμα πρέπει να γίνεται άμεση εγχείρηση.
Η γρήγορη αύξηση του μεγέθους των ινομυωμάτων χρειάζεται ιδιαίτερη προσοχή. Μπορεί κάτι τέτοιο να συμβαίνει κατά τη διάρκεια της εγκυμοσύνης (λόγω των υψηλών επιπέδων των οιστρογόνων) αλλά είναι ανησυχητικό εάν συμβαίνει στην εμμηνόπαυση (όπου τα επίπεδα των ορμονών πέφτουν).
Σε κάθε περίπτωση που υπάρχουν αιμορραγίες, ελέγχεται και το ενδομήτριο, που είναι ο ιστός που επικαλύπτει την κοιλότητα της μήτρας. Ο έλεγχος γίνεται για την πρόληψη του καρκίνου του ενδομητρίου και περιλαμβάνει: μέτρηση του πάχους του ενδομητρίου με υπερηχογράφημα, υστεροσκόπηση και απόξεση μήτρας.
Διάγνωση των ινομυωμάτων;
Κατά την κλινική εξέταση από τον ιατρό, η ινομυωματώδης μήτρα ανευρίσκεται συνήθως διογκωμένη και με ακανόνιστο σχήμα στη ψηλάφηση.
Η επιβεβαίωση της διάγνωσης επιτυγχάνεται με κολπικό υπερηχογράφημα, και σπάνια μπορεί να χρειαστεί επικουρικά μαγνητική τομογραφία, υδρο-υπερηχογράφημα, ή υστεροσκόπηση.
Πότε χρειάζονται θεραπεία;
Ο τρόπος αντιμετώπισης των ινομυωμάτων πρέπει να εξατομικεύεται με βάση το μέγεθος και τη θέση τους, το ρυθμό ανάπτυξής τους, τη συμπτωματολογία που προκαλούν, την επιθυμία τεκνοποίησης, την ηλικία της γυναίκας κ.α.
Τα ινομυώματα χρήζουν αντιμετώπισης όταν προκαλούν συμπτώματα όπως μηνορραγία, ή πιεστικά φαινόμενα στα γύρω όργανα, όταν επηρεάζουν τη γονιμότητα της γυναίκας ή θέτουν σε κίνδυνο μια μελλοντική κύηση και όταν υπάρχει υποψία κακοήθειας. Απουσία των παραπάνω, συστήνεται τακτική παρακολούθηση.
Η γρήγορη αύξηση του μεγέθους ενός ινομυώματος μπορεί να θεωρηθεί φυσιολογική στην εγκυμοσύνη, αλλά είναι ανησυχητική στην εμμηνόπαυση όπου συνήθως τα ινομυώματα συρρικνώνονται. Τα ινομυώματα αποτελούν καλοήθεις όγκους, υπάρχει όμως και ο κίνδυνος του λειομυοσαρκώματος, μιας σπάνιας μορφής καρκίνου που επίσης προέρχεται από το μυομήτριο. Η κακοήθεια της μήτρας αφορά κυρίως μετεμμηνοπαυσιακές γυναίκες με μια ταχέως αναπτυσσόμενη μάζα και αιμορραγίες. Επίσης η υπερπλασία του ενδομητρίου και ο καρκίνος ενδομητρίου συναντώνται ως επί το πλείστον σε μετεμμηνοπαυσιακές γυναίκες προκαλώντας αιμορραγίες. Επομένως, γυναίκες άνω των 40 με ινομυωματώδη μήτρα και αιμορραγίες θα πρέπει να αξιολογούνται διαφορετικά.
H φαρμακευτική αντιμετώπιση των ινομυωμάτων στοχεύει στην υποχώρηση των συμπτωμάτων και όχι στη θεραπεία τους, καθώς δεν μπορούν να εξαφανιστούν χωρίς χειρουργική παρέμβαση.
ΤαGnRHανάλογα δρουν κεντρικά στον εγκέφαλο προκαλώντας τεχνητή εμμηνόπαυση, με αποτέλεσμα την πτώση των επιπέδων οιστρογόνων που με τη σειρά της οδηγεί στη συρρίκνωση των ινομυωμάτων. Η θεραπεία αυτή δεν αποτελεί μόνιμη λύση καθώς η παρατεταμένη υποοιστρογονική αυτή κατάσταση ελλοχεύει κινδύνους απώλειας οστικής πυκνότητας αλλά και προκαλεί κλιμακτηριακά συμπτώματα. Επίσης, 2-3 μήνες μετά τη διακοπή τους τα οιστρογόνα επανέρχονται στα προηγούμενα επίπεδα και τα ινομυώματα αρχίζουν να μεγαλώνουν. Συνήθως, λοιπόν, χορηγούνται είτε προεμμηνοπαυσιακά για λίγους μήνες έως ότου η επέλθει η εμμηνόπαυση φυσικά, είτε ωςπροεγχειρητική αγωγή για τον έλεγχο της αιμορραγίας και τη συρρίκνωση των ινομυωμάτων που θα διευκολύνει τη χειρουργική προσπέλαση.
Άλλες επιλογές συντηρητικής αντιμετώπισης αποτελούν τα συνδυαστικά αντισυλληπτικά δισκία, το ενδομήτριο σπείραμα προγεστερόνης, το τρανεξαμικό οξύ κ.α. που όμως απλώς μειώνουν την αιμορραγία και δε συντελούν στη συρρίκνωση των ινομυωμάτων.
Υπάρχουν και μερικές ακόμα υποσχόμενες κατηγορίες φαρμάκων για την αντιμετώπιση των ινομυωμάτων, που όμως δε βασίζονται ακόμα σε επαρκή δεδομένα για την ευρεία χρήση τους.
Ποιες είναι οι μέθοδοι αντιμετώπισης;
Τα τελευταία χρόνια έχουν αναπτυχθεί ορισμένες ελάχιστα επεμβατικές μέθοδοι που μπορούν να εφαρμοστούν σε γυναίκες που δεν ανταποκρίνονται σε πιο συντηρητικές μεθόδους και δεν επιθυμούν να υποβληθούν σε χειρουργική επέμβαση. Αυτές οι μέθοδοι έχουν τους περιορισμούς τους, καθώς, η ασθενής πρέπει να πληρεί ορισμένα κριτήρια ως προς τον αριθμό, τη θέση και το μέγεθος των ινομυωμάτων, την πιθανότητα κακοήθειας και την επιθυμία διατήρησης της γονιμότητας της. Ο κίνδυνος υποτροπών είναι σχετικά υψηλός και απαιτείται εξειδικευμένο προσωπικό και εξοπλισμός.
Ονομαστικά, είναι οι εξής:
- Εμβολισμός των μητριαίων αρτηριών
- Υψηλής έντασης εστιασμένος υπέρηχος
- Θερμική καταστροφή του ενδομητρίου
Οι επεμβατικές μέθοδοι περιλαμβάνουν:
- Την ινομυωματεκτομή. Απευθύνεται σε γυναίκες που επιθυμούν να διατηρήσουν τη γονιμότητά τους, αλλά η αφαίρεση των ινομυωμάτων κρίνεται αναγκαία. Η μέθοδος ινομυωματεκτομής εξαρτάται από τον αριθμό, το μέγεθος και τη θέση των ινομυωμάτων, αλλά και από την εκπαίδευση του ιατρού. Οι επιλογές είναι οι εξής:
- Υστεροσκοπική αφαίρεση υποβλεννογόνιων ινομυωμάτων. Η εκτομή των ινομυωμάτων γίνεται με τη βοήθεια του υστεροσκοπίου, το οποίο εισέρχεται στην ενδομητρική κοιλότητα μέσω του τραχήλου.
- Λαπαροσκοπικήινομυωματεκτομή
- Ρομποτικά υποβοηθούμενη λαπαροσκοπικήινομυωματεκτομή
- Ανοιχτή ινομυωματεκτομή
- Την υστερεκτομή. Πρόκειται για την αφαίρεση του σώματος της μήτρας με διατήρηση του τραχήλου (μερική) ή αφαίρεση σώματος και τραχήλου (ολική). Αποτελεί τη μέθοδο εκλογής σε εμμηνοπαυσιακές γυναίκες με ινομυώματα που αυξάνονται σε μέγεθος, αλλά αποτελεί και επιλογή για προεμμηνοπαυσιακές γυναίκες που έχουν ολοκληρώσει τον οικογενειακό τους προγραμματισμό και δεν έχουν ανταποκριθεί σε πιο συντηρητικές λύσεις ή υποτροπιάζουν μετά από ινομυωματεκτομές, ή έχουν ταυτόχρονες παθήσεις όπως αδενομύωση, πρόπτωση μήτρας, δυσπλασία τραχήλου.
Η υστερεκτομή μπορεί να γίνει με λαπαροτομία, λαπαροσκοπικά, με ρομποτική υποβοήθηση ή κολπικά, ανάλογα με την ασθενή και την κρίση του θεράποντος ιατρού.
Πηγές: ACOG.org, Mayoclinic.org, Womenshealth.gov, Patient.co.uk
Επιμέλεια άρθρου: Αναστασία Μορτάκη, Μαιευτήρας – Χειρουργός Γυναικολόγος

