Αναφέρθηκαν μέχρι τώρα οι αλλοιώσεις, που προκαλούνται κυρίως από τους γεννητικούς HPV. Πιο αναλυτικά, ποια είναι τα όργανα στόχοι από το σύνολο των HPV;
Οι ιοί των ανθρωπίνων θηλωμάτων (Human Papilloma Viruses ή HPV) προκαλούν θηλωματώδεις αλλοιώσεις στον άνθρωπο και μεταδίδονται από την επαφή του δέρματος ή των βλεννογόνων με μολυσμένο επιθήλιο. Στον πίνακα που ακολουθεί, φαίνονται οι αλλοιώσεις που προκαλούνται από τους διάφορους τύπους των HPV (συμπεριλαμβανομένων και των γεννητικών τύπων, στους οποίους αναφερθήκαμε αποκλειστικά μέχρι τώρα).
Πίνακας: Οι διαφορετικοί τύποι των HPV και οι αλλοιώσεις που προκαλούν.
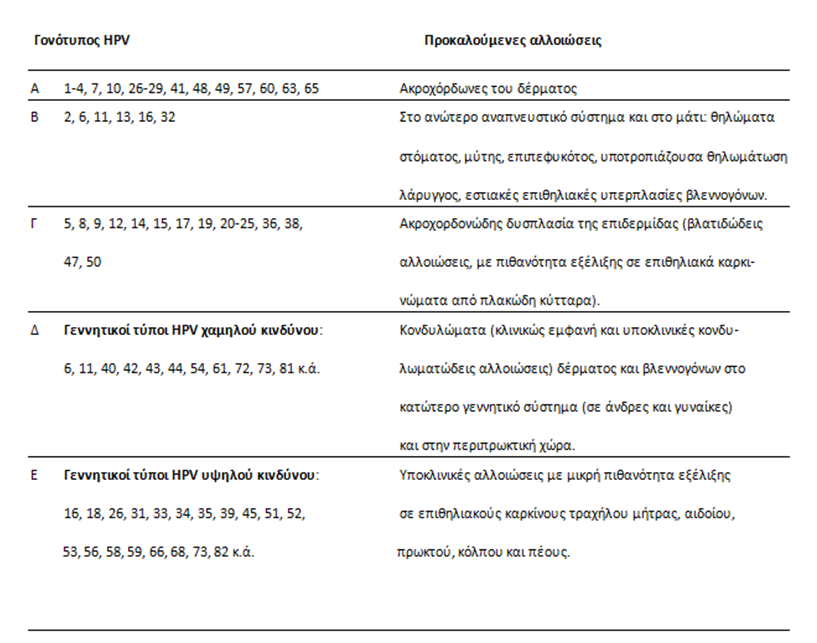
Οι HPV της ομάδας Α προκαλούν δερματικές αλλοιώσεις, που ονομάζονται ακροχόρδωνες. Διακρίνονται σε κοινούς ακροχόρδωνες, δερματικούς και πελματιαίους. Στην κατηγορία αυτή ανήκουν οι γνωστές μας μυρμηγκιές. Εκτός όμως από τα χέρια, οι HPV αυτής της ομάδας μπορούν επίσης να προκαλέσουν αλλοιώσεις και σε άλλα μέρη του δέρματος, όπως στους αγκώνες, στα γόνατα και στα πέλματα. Οι ακροχόρδωνες του δέρματος είναι συνήθως υπερυψωμένες αλλοιώσεις (σε σχέση με το υγιές δέρμα) και η επιφάνειά τους μοιάζει με κουνουπίδι. Υπάρχουν και αλλοιώσεις που δεν προεξέχουν (επίπεδες) και είναι συνήθεις στα πέλματα των ποδιών. Επίσης, δεν προεξέχουν οι επίπεδοι ακροχόρδωνες, που βρίσκονται συνήθως στα χέρια και σπανίως στο πρόσωπο (πιο συχνά σε παιδιά και έφηβους). Όλες αυτές οι αλλοιώσεις δεν μεταδίδονται συνήθως στα γεννητικά όργανα και δεν συνοδεύονται με κίνδυνο για εξέλιξη σε καρκίνο.
Οι HPV της ομάδας Β προκαλούν αλλοιώσεις στη στοματική κοιλότητα και στο ανώτερο αναπνευστικό σύστημα. Οι κλινικές αλλοιώσεις είναι σχετικά σπάνιες. Σπάνια, επίσης, είναι και η υποτροπιάζουσα θηλωμάτωση του λάρυγγα των νεογνών, η οποία απειλεί σοβαρά τη ζωή του νεογέννητου. Για τη σπάνια αυτή νόσο έχουν ενοχοποιηθεί τα θηλώματα στο γεννητικό σωλήνα της γυναίκας. Όμως, λόγω της σπανιότητας της νόσου, δεν συνιστάται να γίνεται πάντοτε καισαρική τομή σε γυναίκες με θηλώματα στο κατώτερο γεννητικό σύστημα.
Οι HPV της ομάδας Γ προκαλούν σπάνιες αλλοιώσεις στο δέρμα. Εξαλλαγή προς καρκίνο από πλακώδη επιθηλιακά κύτταρα έχουμε μόνο σε περιπτώσεις με ανοσοκαταστολή.
Σε αντίθεση με τις ανωτέρω ομάδες, οι γεννητικοί τύποι των HPV (ομάδες Δ και Ε) μολύνουν ένα μεγάλο ποσοστό των σεξουαλικώς ενεργών ατόμων. Όπως έχει ήδη αναφερθεί, οι HPV χαμηλού κινδύνου προκαλούν υποκλινικές αλλοιώσεις και οξυτενή κονδυλώματα. Οι γεννητικοί HPV υψηλού κινδύνου μπορεί να προκαλέσουν κακοήθειες στο κατώτερο γεννητικό σύστημα και στα δύο φύλα και έχουν συνδεθεί αιτιολογικά με καρκίνους: τραχήλου μήτρας, αιδοίου, κόλπου, πρωκτικής χώρας και πέους. Πιο αναλυτικά, θεωρούνται υπεύθυνοι σχεδόν για το σύνολο των επιθηλιακών καρκίνων του τραχήλου της μήτρας, για το 80% των καρκίνων κόλπου, το 50% των καρκίνων πέους και μεγάλο μέρος των καρκίνων πρωκτικού σωλήνα.
Με βάση τις στατιστικές της Αμερικανικής αντικαρκινικής εταιρείας (ACS), οι συχνότητες των καρκίνων που έχουν συνδεθεί αιτιολογικά με ογκογόνους HPV σε άνδρες και γυναίκες σε ετήσια βάση, φαίνονται στον παρακάτω πίνακα:
Πίνακας: Συχνότητες καρκίνων, που σχετίζονται με HPV, ανά 100.000 άτομα, ανά έτος (ΗΠΑ).

Ενδιαφέρον είναι, επίσης, ότι σε ποσοστό 20-25% των καρκίνων στόματος και φάρυγγα έχουν ανιχνευθεί υψηλού κινδύνου γεννητικοί τύποι των HPV (με συχνότερο τον HPV-16).
Όπως γίνεται αντιληπτό, οι HPV υψηλού κινδύνου αποτελούν ένα σημαντικό παράγοντα νοσηρότητας και θνησιμότητας διεθνώς.
ΠΟΙΟΣ ΕΙΝΑΙ Ο ΜΗΧΑΝΙΣΜΟΣ ΚΑΡΚΙΝΟΓΕΝΕΣΗΣ ΑΠΟ ΤΟΥΣ HPV;
Οι γνώσεις αυτές δεν είναι απαραίτητες για όλους, ούτε υποχρεωτικές για τη βασική ενημέρωση των γυναικών. Υπάρχουν όμως ασθενείς, με υψηλό επίπεδο πληροφόρησης και εξαιρετικό ενδιαφέρον να μάθουν την παραμικρή λεπτομέρεια για το πρόβλημά τους. Πιστεύοντας, ότι είναι καθήκον μας να ανταποκρινόμαστε και στην πιο απαιτητική ενημέρωση, θα γίνει προσπάθεια να μεταφερθούμε στο μικρόκοσμο και να δούμε σε μοριακό επίπεδο τους μηχανισμούς καρκινογένεσης, που χρησιμοποιούν οι HPV και τους μηχανισμούς ογκοκαταστολής, που διαθέτει το ανθρώπινο σώμα. Αναλυτικές πληροφορίες με σχήματα μπορείτε να βρείτε στα βιβλία του Αλέξανδρου Μορτάκη: «Μόλυνση από τους Ιούς των Ανθρωπίνων Θηλωμάτων – HPV – στο κατώτερο γεννητικό σύστημα της γυναίκας» και «Γυναίκα και HPV. Πρόληψη της Μόλυνσης και των Επιπλοκών της».
Συνοπτικός μηχανισμός καρκινογένεσης από τους HPV
Το πλακώδες επιθήλιο αναγεννιέται συνεχώς στο δέρμα και τους βλεννογόνους μας. Αυτή η διαδικασία ισχύει για όλους τους ιστούς στο σώμα μας. Τα κύτταρά μας έχουν, όπως καθετί στη φύση, κάποιο χρόνο ζωής. Τα παλιά κύτταρα πεθαίνουν, αλλά γεννιούνται συνέχεια νέα κύτταρα και με τον τρόπο αυτό ανανεώνονται οι ιστοί μας.
Κάθε ημέρα περίπου 70 δισεκατομμύρια κύτταρα πεθαίνουν στο σώμα μας και αντικαθίστανται από νέα. Πώς εξασφαλίζεται όμως από τον οργανισμό μας αφενός η δημιουργία υγιών κυττάρων-απογόνων και αφετέρου η ποσότητα των νέων κυττάρων που χρειαζόμαστε; Ας δούμε δύο σοφούς μηχανισμούς:
Α) Κατά τη διάρκεια των κυτταρικών πολλαπλασιασμών συμβαίνουν γενετικά λάθη, τα οποία διορθώνονται γρήγορα από τον οργανισμό μας. Φανταστείτε να εκτεθείτε μια ημέρα πολλές ώρες στον ήλιο. Η υπεριώδης ακτινοβολία, όπως γνωρίζουμε, προκαλεί μεταλλάξεις στα κύτταρά μας. Θα πάθουμε εκείνη την ημέρα καρκίνο; Όχι βέβαια. Έχουμε στα χρωμοσώματά μας το γονίδιο 53, του οποίου η αρμοδιότητα είναι να διορθώνει τα γενετικά λάθη. Το γονίδιο αυτό, όπως και όλα τα γονίδια, δρα μέσω μιας ειδικής πρωτεΐνης που παράγει και λέγεται p53. Εάν συμβεί γενετικό λάθος στο DNA μας, η p53 (που παρομοιάζεται ως γενετικός τροχονόμος) σταματά τη διαδικασία και κινητοποιεί μηχανισμούς επιδιόρθωσης της βλάβης. Εάν η βλάβη διορθωθεί, όλα καλά. Εάν αυτό δεν είναι εφικτό, ενεργοποιεί άλλους μηχανισμούς και το κύτταρο με το γενετικό λάθος καταστρέφεται από τον ίδιο τον οργανισμό μας.
Β) Η ρύθμιση του αριθμού των κυτταρικών διαιρέσεων για την ανανέωση των ιστών μας γίνεται από ένα άλλο γονίδιο, που έχουμε στα χρωμοσώματά μας (το γονίδιο Rb). Αυτό το γονίδιο παράγει μια πρωτεΐνη (pRb) και δρα μέσω αυτής. Όταν κριθεί, ότι δεν χρειάζονται άλλες κυτταρικές διαιρέσεις για την ανανέωση των ιστών μας, παράγεται η pRb, η οποία «φρενάρει» τον κυτταρικό κύκλο, σταματώντας τις διαιρέσεις. Αν δεν συνέβαινε αυτό, ο ρυθμός ανανέωσης των κυττάρων μας θα ήταν ανεξέλεγκτος. Με το σοφό αυτό μηχανισμό γίνεται αναπαραγωγή νέου ιστού, όπου χρειάζεται και όσο χρειάζεται (π.χ. επούλωση ιστών, ανάπλαση μυών και οστών κ.λπ.).
Το γονιδίωμα του HPV είναι κυκλικό. Υπάρχουν δύο περιοχές στο DNA του ιού, η Ε6 και η Ε7. Από αυτές τις περιοχές παράγονται αντίστοιχες πρωτεΐνες pE6 και pE7 (αναφέρθηκε, ότι τα γονίδια δρουν μέσω παραγομένων πρωτεϊνών).
Τι συμβαίνει τώρα με τους HPV υψηλού κινδύνου;
Οι πρωτεΐνες Ε6 και Ε7 των ογκογόνων HPV (μόνο των ογκογόνων) έχουν χημική συγγένεια με τις p53 και pRb. Ενώνονται μαζί τους και τις αδρανοποιούν. Αυτό όμως αποστερεί από τον οργανισμό μας τη δυνατότητα αφενός μεν να διορθώνει τα γενετικά λάθη και αφετέρου να εμποδίζει την παραγωγή κυττάρων, που έχουν υποστεί μεταλλάξεις (από παρέμβαση ή και ενσωμάτωση του DNA του ιού στο δικό μας DNA).
Ας σημειωθεί, εδώ, ότι πρέπει να συμβεί μεγάλος αριθμός μεταλλάξεων για να χάσει ο οργανισμός μας τον έλεγχο, γι’ αυτό και ο καρκίνος δεν γίνεται από τη μια στιγμή στην άλλη. Η διαδικασία της καρκινογένεσης από τους ογκογόνους HPV στον τράχηλο της μήτρας είναι χρονοβόρα, γιατί καταρχάς γίνεται συνεχής ενεργοποίηση του ανοσοποιητικού συστήματος και ακολουθούν οι ογκοκατασταλτικοί μηχανισμοί. Εάν ο οργανισμός τα καταφέρει, οι αλλοιώσεις δεν επιδεινώνονται και περιπτωσιακά υποχωρούν, πριν γίνουν διηθητικός καρκίνος. Το ζήτημα, γιατί άλλοι οργανισμοί τα καταφέρνουν και άλλοι όχι, παραμένει ανεξήγητο. Θα ήταν πολύ χρήσιμο να γνωρίζουμε ποιοι από εμάς είναι πιο «ευάλωτοι» στο συγκεκριμένο μηχανισμό καρκινογένεσης. Δυστυχώς, σήμερα ακόμη, αυτό είναι ανέφικτο. Είναι όμως εφικτό, να ανιχνεύσουμε τις προκαρκινικές αλλοιώσεις και να τις καταστρέψουμε. Ο HPV θα παραμείνει στον οργανισμό μας, όπως και η «ευαισθησία» που έχουμε. Έχει αποδειχθεί, ότι ο κίνδυνος επανεμφάνισης των αλλοιώσεων υπάρχει, αλλά είναι μικρός. Οι ασθενείς με σχετικό ιστορικό πρέπει να παρακολουθούνται τακτικά και με το σωστό τρόπο, που θα υποδείξει ο εξειδικευμένος γιατρός.





