Το μεταπλαστικό επιθήλιο είναι πολύ σημαντικό γιατί αποτελεί το πρόσφορο έδαφος για τον πολλαπλασιασμό των HPV. H διαδικασία της μετάπλασης προϋποθέτει πολλαπλές κυτταρικές διαιρέσεις και διευκολύνει τον ιό να πολλαπλασιάζεται και ο ίδιος. Τον διευκολύνει, επίσης, να εκμεταλλευτεί τη διαδικασία μετατροπής των μεταπλαστικών κυττάρων και, μετά από επιμένουσα λοίμωξη, να προκαλέσει κακοήθη εξαλλαγή (αυτό ισχύει μόνο για τους HPV υψηλού κινδύνου).
Υπάρχουν δύο είδη καρκίνων τραχήλου της μήτρας, ανάλογα με τον τύπο των κυττάρων από τα οποία προέρχονται. Ο καρκίνος από πλακώδη κύτταρα εξορμάται από το πλακώδες επιθήλιο. Υπάρχει όμως και ο καρκίνος από αδενικά κύτταρα, που προέρχεται από τα αδενικά κύτταρα του τραχηλικού επιθηλίου. Ο πιο συχνός είναι ο καρκίνος από πλακώδη κύτταρα.
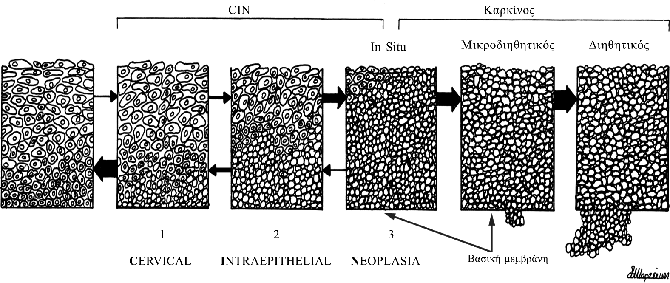
Στο σχήμα που ακολουθεί, φαίνεται η αλληλουχία των αλλοιώσεων, που προκαλούν οι HPV στο πλακώδες επιθήλιο του τραχήλου της μήτρας και το ενδεχόμενο καρκινογένεσης.
Όπως μπορούμε να διακρίνουμε, οι κυτταρικές αλλοιώσεις αρχίζει πάντοτε από τη βασική στιβάδα του επιθηλίου. Συνήθως, καταλαμβάνει το κατώτερο τρίτο του επιθηλίου και μετά από κάποιο χρονικό διάστημα υποχωρεί από μόνη της (δηλαδή την καταστέλλει το ανοσοποιητικό σύστημα της γυναίκας). Αυτός είναι ο κανόνας στις περιπτώσεις μόλυνσης από HPV χαμηλού κινδύνου. Επίσης, αυτό γίνεται στο 90% των περιπτώσεων μόλυνσης από HPV υψηλού κινδύνου. Όμως, στο υπόλοιπο 10% η λοίμωξη από ογκογόνους HPV επιμένει ή υποτροπιάζει για χρόνια. Το ανοσοποιητικό σύστημα αυτών των ασθενών δεν μπορεί να αντιρροπήσει τη δράση του ιού. Τα άτυπα κύτταρα, που φλεγμαίνουν από τους HPV, καταλαμβάνουν τα δύο τρίτα και κατόπιν ολόκληρο το πάχος του επιθηλίου.
Εάν οι αλλοιώσεις περιορίζονται μόνο στις στιβάδες του επιθηλίου (δεν επεκτείνονται κάτω από τη βασική μεμβράνη) χαρακτηρίζονται ως ενδοεπιθηλιακές νεοπλασίες τραχήλου ή CIN (από τα αρχικά των λέξεων: Cervical Intraepithelial Neoplasia). Εάν τα άτυπα κύτταρα καταλαμβάνουν το κατώτερο ένα τρίτο του επιθηλίου μιλάμε για αλλοίωση CIN-1, ενώ εάν καταλαμβάνουν τα δύο ή και τα τρία τρίτα, έχουμε αλλοιώσεις CIN-2 και CIN-3 αντίστοιχα. Η αλληλουχία των αλλοιώσεων δεν είναι πάντοτε βαθμιαία, όπως φαίνεται στο προηγούμενο σχήμα, το οποίο έχει σχεδιαστεί με αυτό τον τρόπο για λόγους διδακτικούς, προκειμένου να κατανοηθούν οι όροι CIN-1, CIN-2, CIN-3. Στο σχήμα που ακολουθεί απεικονίζονται ξανά οι αλλοιώσεις και η εξέλιξή τους.
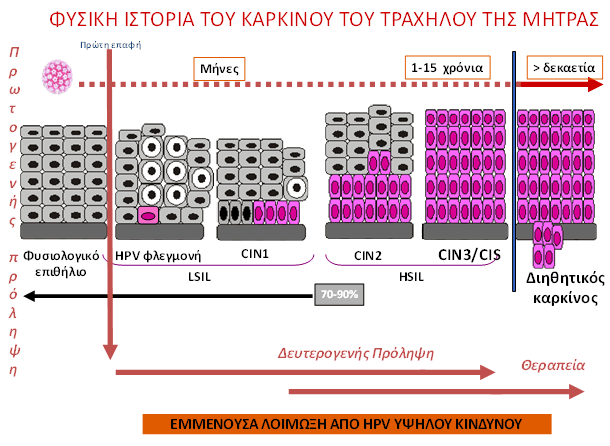
Αποδείχτηκε, ότι οι αλλοιώσεις CIN-2 και CIN-3 προκαλούνται μόνο από ιούς υψηλού κινδύνου. Υπάρχει μικρή πιθανότητα αυτόματης υποχώρησης αυτών των αλλοιώσεων. Συνήθως, όμως, επιμένουν και ένα σημαντικό ποσοστό από αυτές εξελίσσεται αργότερα σε καρκίνο.
Οι αλλοιώσεις CIN-1 είναι δυνατόν να προκληθούν τόσο από HPV χαμηλού κινδύνου, όσο και από HPV υψηλού κινδύνου. Βλέποντας στο μικροσκόπιο μια αλλοίωση CIN-1, δεν μπορούμε να γνωρίζουμε εάν προκλήθηκε από χαμηλού ή υψηλού κινδύνου HPV. Πρέπει να γίνει αναζήτηση του ιού με μοριακές τεχνικές.
Ποια είναι, όμως, η εξέλιξη των CIN-1; Όσες από αυτές οφείλονται σε ιούς χαμηλού κινδύνου, κατά κανόνα υποχωρούν. Επίσης, υποχωρούν και οι περισσότερες αλλοιώσεις CIN-1, που οφείλονται σε HPV υψηλού κινδύνου.
Σύμφωνα με τα παραπάνω, αφού η μεγάλη πλειοψηφία των αλλοιώσεων CIN-1 υποχωρούν αυτόματα (όπως και μέρος των CIN-2 και CIN-3), ο όρος CIN (ενδοεπιθηλιακή νεοπλασία) κρίθηκε υπερβολικός. Θεωρήθηκε σκόπιμο να αντικατασταθεί με τον όρο ενδοεπιθηλιακή αλλοίωση από πλακώδη κύτταρα ή SIL (Squamous Intraepithelial Lesion).
Για να υπάρχει ομοφωνία σε διεθνές επίπεδο, συμφωνήθηκε να ακολουθείται στην Κυτταρολογία, το λεγόμενο σύστημα Bethesda. Σύμφωνα με το σύστημα αυτό έχουμε χαμηλού βαθμού αλλοιώσεις (όλες οι αλλοιώσεις CIN-1, ανεξάρτητα από τον τύπο του ιού από τον οποίο προκλήθηκαν). Στην κατηγορία αυτή συγκαταλέγονται και τα οξυτενή κονδυλώματα, επειδή κατά κανόνα δεν εξελίσσονται σε καρκίνο. Οι αλλοιώσεις CIN-2 και CIN-3 ταξινομήθηκαν ως υψηλού βαθμού αλλοιώσεις, αφού έχουν σαφώς υψηλή πιθανότητα καρκινογένεσης (ιδίως οι αλλοιώσεις CIN-3) και συνιστάται, συνήθως, η αφαίρεσή τους. Οι διεθνώς χρησιμοποιούμενοι όροι είναι: LSIL (Low grade Squamous Intraepithelial Lesion – χαμηλού βαθμού ενδοεπιθηλιακή αλλοίωση πλακώδους επιθηλίου) και HSIL (High grade Squamous Intraepithelial Lesion – υψηλού βαθμού ενδοεπιθηλιακή αλλοίωση πλακώδους επιθηλίου).
Η διαδικασία καρκινογένεσης από τους HPV στον τράχηλο της μήτρας είναι εξαιρετικά χρονοβόρος. Όπως φαίνεται στο παραπάνω σχήμα, συνήθως απαιτεί 10 έως και 30 χρόνια από την πρωτομόλυνση με τον HPV υψηλού κινδύνου. Εάν όμως, τα καρκινικά κύτταρα διηθήσουν τη μεμβράνη στη βασική στιβάδα του επιθηλίου (στην αρχή μικροδιήθηση και κατόπιν μαζική διήθηση), εισέρχονται στο χώρο κάτω από το επιθήλιο, όπου υπάρχουν λεμφαγγεία και αιμοφόρα αγγεία. Το επόμενο βήμα είναι να διηθήσουν το τοίχωμα αυτών των αγγείων, να ταξιδέψουν μέσω της λέμφου και του αίματος και να εγκατασταθούν στους λεμφαδένες και σε απομακρυσμένα όργανα (μεταστάσεις). Όταν αναφέρεται ο όρος καρκίνος, εννοούμε πάντοτε τον διηθητικό καρκίνο. Ο διηθητικός καρκίνος ξεφεύγει από τα όρια της τοπικής νόσου και απειλεί τη ζωή της γυναίκας με μεταστάσεις σε γειτονικά, αλλά και απομακρυσμένα όργανα.
Για όσο χρονικό διάστημα οι αλλοιώσεις περιορίζονται μέσα στο επιθήλιο, ο οργανισμός της γυναίκας –εκτός από το ανοσοποιητικό σύστημα– ενεργοποιεί και ογκοκατασταλτικούς μηχανισμούς (pRb, p53 κ.ά.), που σκοπό έχουν να καταστρέψουν τα καρκινικά κύτταρα και να εμποδίσουν τον πολλαπλασιασμό τους. Πρέπει να δημιουργηθεί μεγάλος αριθμός μεταλλάξεων από τη δράση των HPV για να χάσει ο ανθρώπινος οργανισμός τον έλεγχο. Στην τελική φάση, ο ιός ενσωματώνει το DNA του στο ανθρώπινο DNA και έχουμε ανεξέλεγκτη δημιουργία καρκινικών κυττάρων.
Όπως αναφέρθηκε πριν, εκτός από το πλακώδες επιθήλιο, μπορεί να έχουμε καρκινογένεση και στο αδενικό επιθήλιο του τραχήλου. Η πλειοψηφία των αδενοκαρκινωμάτων στον τράχηλο οφείλονται, επίσης, στους HPV υψηλού κινδύνου (συνήθως HPV-16 και 18). Τα αδενοκαρκινώματα του τραχήλου μας προβληματίζουν, επειδή η πρόληψή τους έχει περισσότερες δυσκολίες σε σχέση με τα καρκινώματα, που προέρχονται από το πλακώδες επιθήλιο. Δεν έχουμε τη σταδιακή αλληλουχία των αλλοιώσεων, που είδαμε στο πλακώδες επιθήλιο (CIN-1, 2, 3).
Ένα άλλο πρόβλημα είναι, ότι το αδενικό επιθήλιο του ενδοτραχηλικού σωλήνα δεν ελέγχεται σε όλη του την έκταση με το κολποσκόπιο. Όμως, ακόμη και στην περίπτωση που υπάρχουν αλλοιώσεις, δεν είναι τυπικές. Έχει αποδειχθεί, ότι μπορεί να ξεφύγουν στην κολποσκόπηση. Σε κάθε περίπτωση, που υποψιαζόμαστε ατυπία από το αδενικό επιθήλιο (π.χ. ύποπτα κύτταρα στο τεστ Παπανικολάου), είμαστε προσεκτικοί. Η αντιμετώπιση εξατομικεύεται και συνιστάται συγκεκριμένος περαιτέρω έλεγχος. Με το διεθνή όρο AIS περιγράφεται το μη διηθητικό αδενοκαρκίνωμα (Adenocarcinoma In Situ).