Με τον όρο CIN περιγράφονται αλλοιώσεις στον τράχηλο της μήτρας, που προκαλούνται από τους HPV και πολλές από αυτές είναι προκαρκινικές.
Το ακρωνύμιο CIN προέρχεται από τις λέξεις Cervical Intraepithelial Neoplasia, που σημαίνει Ενδοεπιθηλιακή Νεοπλασία Τραχήλου μήτρας.
Έχει αποσαφηνιστεί πλέον η φυσική ιστορία της καρκινογένεσης στον τράχηλο της μήτρας.
Σήμερα γνωρίζουμε ότι ο καρκίνος του τραχήλου της μήτρας δεν εμφανίζεται από τη μια μέρα στην άλλη. Συνήθως προϋπάρχουν προκαρκινικές αλλοιώσεις οι οποίες εξελίσσονται σε καρκίνο.
Στον τράχηλο της μήτρας υπάρχουν δύο τύποι κυττάρων τα πλακώδη κα τα αδενικά.
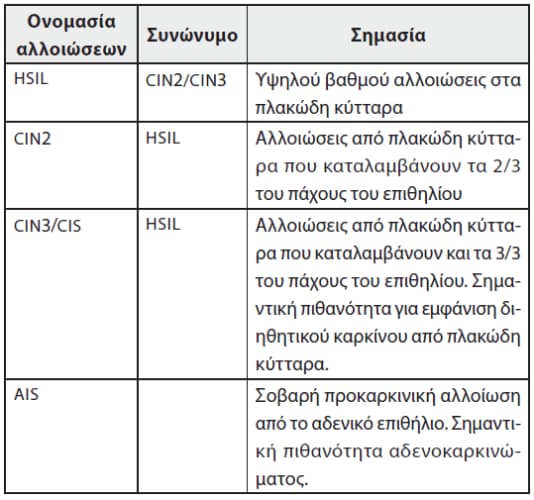
Οι προκαρκινικές αλλοιώσεις από τα πλακώδη κύτταρα περιγράφονται με τους όρους CIN2, CIN3, HSIL, ενώ από τα αδενικά με τον όρο AIS.
ΤΙ ΕΙΝΑΙ CIN1, CIN2, CIN3 | TI EINAI LSIL, HSIL | ΔΙΑΓΝΩΣΗ | ΘΕΡΑΠΕΙΑ | ΥΠΟΤΡΟΠΕΣ – ΠΑΡΑΚΟΛΟΥΘΗΣΗ | ΣΥΧΝΕΣ ΕΡΩΤΗΣΕΙΣ
ΤΙ ΕΙΝΑΙ CIN1, CIN2, CIN3
Η επίμονη ή υποτροπιάζουσα λοίμωξη από HPV υψηλού κινδύνου μπορεί να οδηγήσει στην εμφάνιση προκαρκινικών αλλοιώσεων (CIN2, CIN3, HSIL, AIS).
Μετά από χρόνια λοίμωξη ο HPV υψηλού κινδύνου (ή ογκογόνος HPV) καταφέρνει να ενσωματώσει το DNA του στο DNA του ανθρώπινου κυττάρου και δημιουργείται έτσι ένα άτυπο νεοπλασματικό κύτταρο.
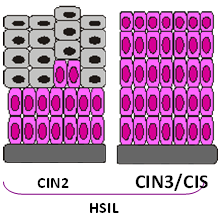
Όταν συγκεντρωθούν πολλά άτυπα και καταλάβουν τα δύο ή και τα τρία τρίτα του πάχους του επιθηλίου τότε μιλάμε πλέον για προκαρκινικές αλλοιώσεις, επειδή γνωρίζουμε ότι αυτές μπορεί να εξελιχθούν σε καρκίνο.
Το όνομα CIN σημαίνει από μόνο του ότι τα δυσπλαστικά κύτταρα, που δεν έχουν την τυπική φυσιολογική μορφολογία (γι αυτό λέγονται και άτυπα) περιορίζονται μόνο στο επιθήλιο (ενδοεπιθηλιακή νεοπλασία – cervical intraepithelial neoplasia).
Εάν τα κύτταρα διασπάσουν τη βασική μεμβράνη και επεκταθούν προς το υποκείμενο στρώμα, τότε μιλάμε για διηθητικό καρκίνο. Στο στρώμα (κάτω από το επιθήλιο) υπάρχουν αγγεία και μπορεί τα καρκινικά κύτταρα να ταξιδέψουν μέσω του αίματος ή της λέμφου και να δημιουργηθούν μεταστάσεις.
Για το λόγο αυτό έχει σημασία οι αλλοιώσεις να θεραπευτούν όσο είναι ενδοεπιθηλιακές.
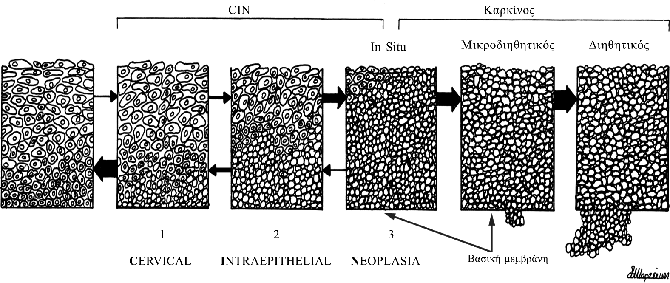
Τι σημαίνουν ακριβώς CIN1, CIN2 και CIN3;
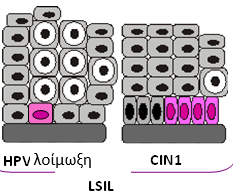
CIN1: Οι πιο ελαφρές αλλοιώσεις είναι αυτές, που χαρακτηρίζονται με τον όρο CIN1.
Στις αλλοιώσεις αυτές μόνο το κατώτερο τριτημόριο του επιθηλίου (1/3) καταλαμβάνεται από δυσπλαστικά κύτταρα.
Ένα μικρό ποσοστό (περίπου 10%) από τις αλλοιώσεις CIN1, (αυτές που δημιουργήθηκαν από ογκογόνους HPV), μπορεί να εξελιχθούν σε αλλοιώσεις CIN2 και CIN3.
CIN2, CIN3: Οι αλλοιώσεις CIN2 και CIN3 θεωρούνται προκαρκινικές, επειδή έχουν σημαντική πιθανότητα να εξελιχθούν σε διηθητικό καρκίνο.
Στις αλλοιώσεις αυτές τα δύο κατώτερα τριτημόρια (2/3 ) ή και ολόκληρο το πάχος του επιθηλίου (3/3) καταλαμβάνονται αντίστοιχα από νεοπλασματικά κύτταρα.
TI EINAI LSIL, HSIL;
Υπάρχει και ένα δεύτερο σύστημα ταξινόμησης των αλλοιώσεων που δημιουργούνται από HPV.
Οι απλές λοιμώξεις από HPV ονομάζονται διεθνώς LSIL από τα αρχικά των λέξεων Low Grade Squamous Intraepithelial Lesions. Οι αλλοιώσεις LSIL λέγονται στα ελληνικά «αλλοιώσεις χαμηλού βαθμού».
Αλλοιώσεις χαμηλού βαθμού προκαλούνται τόσον από τους HPV χαμηλού κινδύνου, όσο και από τους ογκογόνους HPV.
Οι προκαρκινικές αλλοιώσεις από HPV ονομάζονται διεθνώς HSIL (High Grade Squamous Intraepithelial Lesions). Οι αλλοιώσεις HSIL ονομάζονται στα ελληνικά «αλλοιώσεις υψηλού βαθμού».
Αλλοιώσεις HSIL προκαλούν μόνο οι ογκογόνοι HPV.
Οι όροι «χαμηλού» και «υψηλού βαθμού» επελέγησαν για να τονίσουν πόσο πιθανή είναι η μετεξέλιξη αυτών των αλλοιώσεων σε καρκίνο.
Οι αλλοιώσεις χαμηλού βαθμού (LSIL) έχουν μικρή πιθανότητα να μετεξελιχθούν σε καρκίνο (μόνον όσες έχουν προκληθεί από ογκογόνους HPV).
Αντίθετα οι αλλοιώσεις υψηλού βαθμού (HSIL) έχουν μεγάλη πιθανότητα (20%-60%) να εξελιχθούν σε καρκίνο.
Με βάση τα ανωτέρω οι αλλοιώσεις LSIL συνιστάται να παρακολουθούνται, ενώ οι αλλοιώσεις HSIL θεωρείται ότι πρέπει να θεραπεύονται (εκτός από ειδικές περιπτώσεις).
Ποιοί συνώνυμοι όροι των LSIL και HSIL υπάρχουν;
Ανάλογα με το όργανο στο οποίο εντοπίζονται οι αλλοιώσεις διακρίνουμε:
CIN1, CIN2, CIN3 για τις αλλοιώσεις στον τράχηλο της μήτρας (Cervical Intraepithelial Neoplasia).
VaIN1, VaIN2, VaIN3 για τις αλλοιώσεις στον κόλπο (Vaginal Intraepithelial Neoplasia).
uVIN για τις αλλοιώσεις στο αιδοίο (usual Vulvar Intraepithelial Neoplasia).
AIN1, AIN2, AIN3 για τις αλλοιώσεις στον πρωκτό (Anal Intraepithelial Neoplasia).
PeIN1, PeIN2, PeIN3 για τις αλλοιώσεις στο πέος (Penile Intraepithelial Neoplasia)..
Με τον όρο LSIL περιγράφονται οι αλλοιώσεις CIN1, VaIN1 κλπ.
Με τον όρο HSIL περιγράφονται οι αλλοιώσεις CIN2/CIN2, VaIN2/VaIN3 κλπ.
Οι αλλοιώσεις uVIN αντιστοιχούν σε αλλοιώσεις HSIL στο αιδοίο. Οι χαμηλού βαθμού αλλοιώσεις στο αιδοίο περιγράφονται μόνο με τον όρο LSIL Ο όρος VIN1 για περιγραφή των χαμηλόβαθμων αλλοιώσεων στο αιδοίο δεν χρησιμοποιείται πλέον.
Οι αλλοιώσεις LSIL εξελίσσονται σε αλλοιώσεις HSIL και καρκίνο;
Οι αλλοιώσεις LSIL που έχουν προκληθεί από HPV υψηλού κινδύνου μπορεί να εξελιχθούν σε αλλοιώσεις HSIL και καρκίνο.
Επειδή η πιθανότητα είναι μικρή (10%-20%) συνιστάται να παρακολουθούνται οι αλλοιώσεις LSIL.
Θεραπεία γίνεται μόνον εάν διαγνωστεί αλλοίωση HSIL.
ΔΙΑΓΝΩΣΗ ΤΩΝ ΑΛΛΟΙΩΣΕΩΝ CIN, LSIL, HSIL
Πώς γίνεται η διάγνωση των αλλοιώσεων;

- Οι προκαρκινικές αλλοιώσεις στον τράχηλο της μήτρας δεν φαίνονται με το γυμνό μάτι.
- Συνήθως πρόκειται για μικροσκοπικές αλλοιώσεις στα κύτταρα και στα επιθήλια.
- Είναι αδύνατον να εντοπιστούν από το γιατρό σας στην απλή γυναικολογική εξέταση.
- Για το λόγο αυτό, ο γιατρός σας θα συνδυάσει τη γυναικολογική εξέταση με λήψη HPV τεστ ή τεστ Παπανικολάου.
- Εάν προκύψουν ευρήματα σε αυτά τα τεστ, το επόμενο βήμα συνήθως είναι η κολποσκόπηση και η βιοψία.
Μην περιμένετε να έχετε συμπτώματα, για να πάτε στο γιατρό σας.
Οι προκαρκινικές αλλοιώσεις δεν προκαλούν κανένα σύμπτωμα.
Γιατί αξίζει να εντοπιστούν οι αλλοιώσεις, όσο παραμένουν αόρατες στην εξέταση με το γυμνό μάτι;
- Επειδή ο καρκίνος προλαμβάνεται μόνο στη φάση που τα καρκινικά κύτταρα περιορίζονται μέσα στο επιθήλιο και δεν έχουν επεκταθεί πιο βαθιά.
- Όταν αναφερόμαστε σε προκαρκινικές αλλοιώσεις, εννοούμε αυτές που βρίσκονται μέσα στο επιθήλιο (ενδοεπιθηλιακές αλλοιώσεις).
- Κάτω από το επιθήλιο υπάρχουν αιμοφόρα αγγεία και λεμφαγγεία. Εάν επεκταθούν τα καρκινικά κύτταρα κάτω από το επιθήλιο, μπαίνουν μέσα στα αγγεία και πηγαίνουν σε άλλες περιοχές του σώματος, όπου και εγκαθίστανται. Στην περίπτωση αυτή μιλάμε πλέον για μεταστάσεις.
Ποιες εξετάσεις γίνονται και με ποια σειρά για την πρόληψη του καρκίνου του τραχήλου της μήτρας;
- HPV τεστ: Ανιχνεύει τη λοίμωξη από HPV υψηλού κινδύνου.
- Τεστ Παπανικολάου: ενδέχεται να δείξει άτυπα (ύποπτα) κύτταρα.
- Κολποσκόπηση: Με την κολποσκόπηση εντοπίζονται οι ύποπτες περιοχές και λαμβάνονται βιοψίες.
ΘΕΡΑΠΕΙΑ ΤΩΝ ΑΛΛΟΙΏΣΕΩΝ CIN, LSIL, HSIL
Ποιος είναι ο στόχος της θεραπείας;
Ο στόχος της θεραπείας είναι:
H αφαίρεση των προκαρκινικών αλλοιώσεων μαζί με τη ζώνη μετάπλασης (μιας περιοχής στον τράχηλο της μήτρας).
Η ζώνη μετάπλασης είναι η περιοχή του τραχήλου στην οποία οι HPV προκαλούν καρκινογένεση. Επομένως, η αφαίρεσή της θεωρείται αυτονόητη.
CIN1 αλλοιώσεις: Πρέπει να θεραπεύονται;
Οι αλλοιώσεις CIN1 συνήθως δεν χρειάζονται θεραπεία. Όσες από αυτές οφείλονται σε HPV υψηλού κινδύνου πρέπει να παρακολουθούνται (σε αυτές τις περιπτώσεις έχουμε θετικό HPV τεστ). Λίγες από αυτές εξελίσσονται σε αλλοιώσεις CIN2, CIN3. Είναι οι περιτώσεις εκείνες στις οποίες υπάρχει επιμένουσα λοίμωξη από υψηλού κινδύνου HPV.
Σημαντική παράμετρος είναι η ηλικία της ασθενούς. Σε νέες γυναίκες οι αλλοιώσεις CIN1 υποχωρούν πολύ συχνά. Στις ηλικίες αυτές σχεδόν ποτέ δεν χρειάζεται θεραπεία. Σε γυναίκες μεγαλύτερων ηλικιών ο κίνδυνος για καρκινογένεση αυξάνεται και οι έλεγχοι είναι πιο αυστηροί και γίνονται πιο συχνά (HPV τεστ, τεστ Παπανικολάου, CINtec Plus, Κολποσκόπηση, βιοψίες).
Είναι ασφαλές οι γυναίκες με αλλοιώσεις CIN2 να μην υποβληθούν σε θεραπεία;
Οι αλλοιώσεις CIN2 είναι προκαρκινικές.
Όμως σε γυναίκες <30 ετών έχει παρατηρηθεί ότι μετά από τη λήψη βιοψιών οι αλλοιώσεις CIN2 υποχωρούν σε ποσοστό μέχρι και 50%. Λαμβάνοντας υπόψιν αυτό, σε άτοκες γυναίκες αυτών των ηλικιών δεν κάνουμε πάντοτε θεραπεία επειδή θέλουμε να αποφύγουμε τη μικρή πιθανότητα να έχουν
πρόβλημα στη γονιμότητά τους.
Χρειάζεται όμως προσεκτική επιλογή των περιστατικών επειδή δεν είναι ίδιες όλες οι περιπτώσεις CIN2.
Η επιλογή των περιπτώσεων στις οποίες θα συστηθεί αυστηρή παρακολούθηση και όχι θεραπεία γίνεται από εξειδικευμένο γιατρό στο αντικείμενο της καρκινογένεσης στον τράχηλο της μήτρας.
Οι παράμετροι που λαμβάνονται υπόψιν είναι οι εξής:
- Η έκταση των αλλοιώσεων (να μην καταλαμβάνουν περισσότερο από 2 τεταρτημόρια της επιφανείας του τραχήλου, και η τοπογραφία τους (να μην επεκτείνονται μέσα στον ενδοτραχηλικό σωλήνα)
- Το ιστορικό της ασθενούς
- πόσο καιρό προϋπάρχουν οι αλλοιώσεις
- εάν έχουμε επίμονη λοίμωξη από ιδιαίτερα επικίνδυνο HPV (πχ HPV16, HPV18, HPV33)
- εάν η ασθενής έχει προβλήματα με το ανοσοποιητικό της
Εξυπακούεται ότι ο γιατρός είναι σίγουρος ότι οι βιοψίες που έχουν προηγηθεί έχουν ληφθεί από τις χειρότερες περιοχές και δεν υπάρχει περίπτωση σε άλλα σημεία να υποκρύπτεται CIN3 ή καρκίνος.
Εάν επιλεγεί η παρακολούθηση των αλλοιώσεων, αυτή γίνεται ανα εξάμηνο με κολποσκόπηση κα βιοψίες. Εάν δεν έχουμε πλήρη υποχώρηση στη διετία τότε γίνεται θεραπεία.
CIN3 αλλοιώσεις: Πρέπει να θεραπεύονται;
Οι αλλοιώσεις CIN3 πρέπει να θεραπεύονται.
Η πιθανότητα να εξελιχθούν σε καρκίνο μέσα στη δεκαετία κυμαίνεται από 20-40% εάν δεν θεραπευτούν. Εάν αφεθούν χωρίς θεραπεία για μεγαλύτερο χρονικό διάστημα η πιθανότητα αυξάνεται στο 60%.
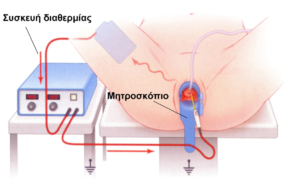
Ποιες είναι οι μέθοδοι θεραπείας;
Οι μέθοδοι θεραπείας περιλαμβάνουν τις μεθόδους αφαίρεσης και τις μεθόδους καταστροφής και είναι οι εξής:
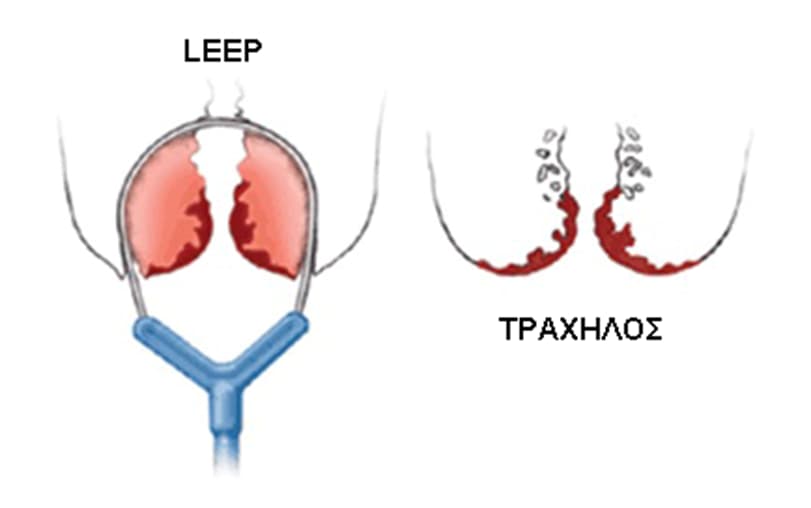
Πώς επιλέγεται η καλύτερη μέθοδος;
Η καλύτερη μέθοδος επιλέγεται από τον εξειδικευμένο γιατρό, με γνώμονα το μέγιστο όφελος για την ασθενή.
Οι παράμετροι, που τον βοηθούν να αποφασίσει σωστά είναι:
- Η σοβαρότητα των αλλοιώσεων
- Η ηλικία της ασθενούς
- Ο κίνδυνος να υποκρύπτεται καρκίνος, που δεν είναι εμφανής στην κολποσκόπηση
- Η μελλοντική γονιμότητα της ασθενούς
Από τις αφαιρετικές μεθόδους χρησιμοποιείται πιο συχνά η επέμβαση LEEP.
ΥΠΟΤΡΟΠΕΣ ΤΩΝ ΑΛΛΟΙΩΣΕΩΝ CIN2, CIN3, HSIL – ΠΑΡΑΚΟΛΟΥΘΗΣΗ ΜΕΤΑ ΑΠΟ ΤΗ ΘΕΡΑΠΕΙΑ
Μετά τη θεραπεία των αλλοιώσεων χρειάζεται παρακολούθηση;
- Ναι χρειάζεται παρακολούθηση μέχρι και 25 χρόνια μετά τη θεραπεία.
- Τονίζεται ιδιαίτερα ότι η όποια θεραπευτική αντιμετώπιση δεν απαλλάσσει τις ασθενείς από τους HPV και επομένως, η πιθανότητα υποτροπής των αλλοιώσεων είναι μικρή, αλλά υπάρχει (είναι 2-3%).
- Υπάρχουν αρκετές μελέτες που δείχνουν ότι η πιθανότητα υποτροπής των αλλοιώσεων μειώνεται, εάν η ασθενής εμβολιαστεί αμέσως μετά από τη θεραπεία.
- Οι ασθενείς με ιστορικό HSIL, είναι αναγκαίο να ελέγχονται σε ολόκληρο το κατώτερο γεννητικό σύστημα. Έχουν αυξημένη πιθανότητα για εμφάνιση προκαρκινικών αλλοιώσεων στον κόλπο και στο αιδοίο.
ΣΥΧΝΕΣ ΕΡΩΤΗΣΕΙΣ
Εάν ανακαλυφθούν αλλοιώσεις HSIL ή CIN2,3 στην εγκυμοσύνη τι γίνεται;

Εάν η διάγνωση είναι σίγουρη και έγκυρη και δεν υπάρχει υποψία, μήπως υποκρύπτεται διηθητικός καρκίνος, τότε:
- Γίνεται αυστηρή παρακολούθηση των προκαρκινικών αλλοιώσεων κατά τη διάρκεια της εγκυμοσύνης
- Η ασθενής ελέγχεται μετά τον τοκετό και εάν οι αλλοιώσεις επιμένουν, γίνεται θεραπεία
Μετά τη θεραπεία θα μεταδίδω τη μόλυνση σε άλλους;
Συνήθως, μετά την αφαίρεση των αλλοιώσεων, μεσολαβεί ένα διάστημα 6-12 μηνών για να κατασταλεί ο HPV από το ανοσοποιητικό σύστημα της ασθενούς.
Στη μετεγχειρητική παρακολούθηση αυτό γίνεται γνωστό όταν το HPV τεστ αποβεί αρνητικό.
Από το σημείο αυτό και μετά μειώνεται η μολυσματικότητα.
Συνοψίζοντας…
- Ο εντοπισμός και η θεραπεία των προκαρκινικών αλλοιώσεων στον τράχηλο της μήτρας είναι βασική προτεραιότητα, επειδή έτσι προλαμβάνεται ο διηθητικός καρκίνος.
- Οι αλλοιώσεις CIN2 και CIN3 είναι προκαρκινικές αλλοιώσεις και πρέπει να θεραπεύονται.
- Μόνο επιλεγμένες περιπτώσεις με αλλοιώσεις CIN2 σε νέες, άτοκες γυναίκες, γίνεται παρακολούθηση για συγκεκριμένο διάστημα από εξειδικευμένο γιατρό και θεραπεύονται εάν επιμείνουν πέραν της διετίας.